HCP Imagem
Ao longo dos seus 36 anos, o Hospital das Clínicas Primavera vêm se modernizando e buscando a excelência na qualidade e tecnologia focadas para os seus pacientes. Ao agregar profissionais qualificados e tecnologia de ponta a instituição conquista importantes índices de satisfação dos seus pacientes/clientes, colaboradores e equipe médica.
Exames complementares:
A Biópsia de próstata realizada via transretal consiste na retirada e avaliação de amostras, de tecido da glândula, na forma de pequenos fragmentos para estudo histopatológico, ou seja, para diagnosticar a presença do câncer de próstata.
A colonoscopia é um exame que permite ao médico analisar o revestimento interno do intestino grosso e parte do delgado, correspondente ao reto e ao cólon. A colonoscopia ajuda a encontrar pólipos, tumores, inflamações, úlceras e outras alterações do órgão. A colonoscopia hoje é tida como um dos principais métodos de rastreamento do câncer de cólon e reto.
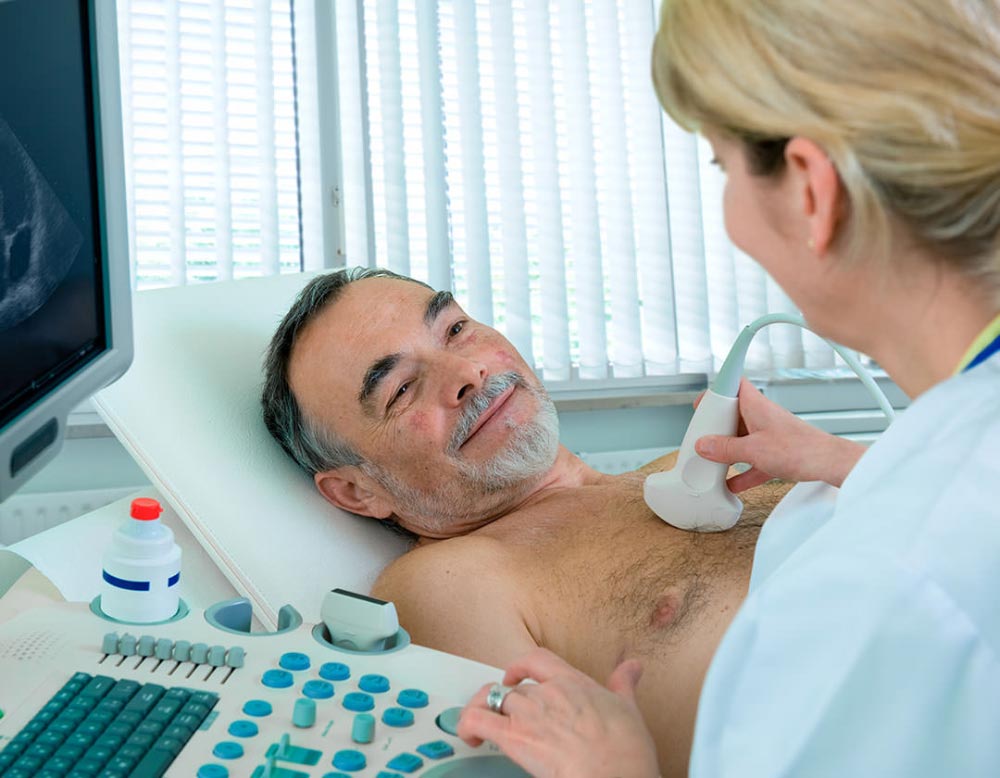
Atualmente o ecocardiograma é o principal meio de diagnóstico não invasivo na grande maioria das doenças cardíacas. Fornece uma série de detalhes anatômicos como tamanho, espessura, movimentação das valvulas, contração do músculo, fluxo sanguíneo, etc.
É utilizado no diagnóstico, avaliação de gravidade, planejamento terapêutico e estratificação prognóstica de praticamente todas as afecções do sistema cardiovascular.
A ausência de efeitos colaterais, o relativo baixo custo e a facilidade de transporte e operacionabilidade (que permite a realização de exames a beira do leito, centro cirúrgico ou ambulatorialmente) muito contribuíram para que o ecocardiograma tivesse hoje o destaque que alcançou.
O ELETROCARDIOGRAMA ou ECG é a captação e registro gráfico da atividade elétrica gerada pelo coração com o paciente deitado e relaxado, aplicando-se eletrodos nos membros superiores e inferiores e em seis pontos das paredes anterior e lateral do tórax.
INDICAÇÕES:
O Eletrocardiograma é o exame básico em cardiologia e está indicado para identificar o ritmo cardíaco e evidenciar sobrecargas em câmaras cardíacas, distúrbios da condução da atividade elétrica e zonas com ausência de atividade elétrica decorrentes de infarto do miocárdio, além de outras.
Exame indicado para diagnosticar e tratar doenças do esôfago, estômago e duodeno através de um aparelho chamado gastrofibroscópio ou videoendoscópio. Flexível e com iluminação, esse aparelho permite que todo trajeto percorrido durante o exame, desde a boca até porções iniciais do duodeno seja visualizado.
O exame é realizado por um endoscopista, um médico que possui treinamento específico para utilizar o endoscópio e examinar o sistema digestivo alto.
Será necessário autorização para realização do exame, sendo fornecido um termo de consentimento informado quando da abertura do cadastro para paciente e acompanhante. O objetivo dos termos é esclarecer todas as dúvidas do exame junto ao médico endoscopista.
O paciente será monitorizado para acompanhar o nível de oxigênio no sangue e os batimentos cardíacos, através de um sensor que será colocado em um dos dedos da mão. Poderá ser colocado um cateter de oxigênio nasal.
Receberá medicamento sedativo via endovenosa. Um bocal (protetor) será colocado entre os dentes para manter a boca aberta durante o exame, através dele o médico introduzirá o aparelho, um tubo flexível de fino calibre (fibroendoscópio ou videoendoscópio).
Se necessário, pequenas amostras de tecido (biópsias) podem ser coletadas para estudo anátomo-patológico e ou para pesquisa da bactéria Helicobacter Pylori.
O exame não causa dor, porém após o exame poderá ocorrer dor à deglutição em alguns casos, principalmente pacientes que tem muitas náuseas, vômitos, dificuldade para a passagem pelo cricofaríngeo, mesmo que recebam dose maior de sedação.
É um exame rápido, dura em média de 10 a 15 minutos, quando houver procedimento terapêutico como retirada de corpo estranho, esclerose de varizes, dilatações, polipectomias, etc este tempo pode ser maior.
Após o exame o paciente será encaminhado à recuperação pós endoscopia, repousará um pouco até que os efeitos da medicação já tenham acabado. Em caso de anestesia local, não poderá beber ou comer até que o efeito tenha se dissipado. Isso poderá levar de 30 minutos à uma hora. O paciente que não receber sedação poderá ser liberado após o procedimento.
A maioria dos remédios pode ser utilizada normalmente, mas algumas podem interferir com o preparo do exame. Informe seu médico sobre os medicamentos que está tomando, especialmente AAS e similares, medicações para reumatismo, anticoagulantes, insulina, calmantes e antidepressivos. Também não esqueça de avisar sobre alergias e reações anteriores a medicamentos.
Não se recomenda realizar esse exame durante a gestação. Ele só é realizado se os riscos forem considerados menores que os potenciais benefícios do exame, após discussão entre a paciente e o seu médico. Se estiver grávida ou amamentando, algumas medicações não podem ser utilizadas, portanto essa informação deve ser fornecida ao agendar o exame. Após a realização do mesmo, recomenda-se que o leite seja retirado completamente por bombinha após 4 a 6 horas da realização do exame e descartado. Depois disso a amamentação pode ser realizada sem riscos ao bebê.
CUIDADOS PÓS EXAME:
O paciente que foi sedado, não poderá dirigir, nem ingerir bebidas alcoólicas nas próximas 12horas após o exame, até que os efeitos colaterais (sonolência, mal estar, fraqueza, tonturas, náuseas, vômitos) dos sedativos sejam eliminados. É aconselhável que seja realizado repouso o resto do dia, após o exame. A dieta deve ser leve quando chegar em casa e após 06 horas dieta ghttps://hcpmt.com.br/wp-admin/post.php?post=266&action=edit#eral.
O QUE É O HOLTER?
O Eletrocardiograma dinâmico se obtém ao se fixar alguns eletrodos (peças metálicas banhadas por sais de prata ou ouro, que são conectados através de fios elétricos) externamente no seu tórax com fita adesiva antialérgica. Esses eletrodos estão conectados em um gravador especial que permite a gravação da atividade elétrica do coração (eletrocardiograma), de maneira contínua, por 24 horas, em fita ou cartão magnético. A fita ou cartão magnético será colocada num sistema que permite analisar os sinais eletrocardiográficos e imprimi-los em papel para análise do médico.
PARA QUE SERVE?
Exame que diagnostica a presença de arritmias e orienta o tipo de medicação a ser empregado. Permite avaliar se existe isquemia coronariana em pacientes que não têm sintomas apresentados com problemas cardíacos – isquemia silenciosa.
INSTRUÇÕES:
– Tomar banho antes de vir realizar o exame.
– Compareça a clínica com roupas adequadas (blusa ou camisa folgadas) para facilitar a colocação dos eletrodos no tórax. Lembramos que você não deve passar nenhum creme no corpo.
– Medicação em uso, seguir orientação médica.
– Trazer o nome e mg das medicações (pressão e coração) em uso por escrito.
– Pacientes do sexo feminino devem vir de soutien.
– Trazer um cinto se assim o desejar, pois a clínica também os têm.
– Você receberá um formulário (Diário do Paciente) no qual deverá ser anotadas suas atividades mais importantes, por exemplo: andar, assistir TV, dirigir, almoçar, jantar, trabalhar sentado, trabalhar em pé, tomar medicamento, estado psicológico ou de humor, etc. anote sempre colocando o início e o fim de cada atividade na coluna de “Atividade”. Caso você apresente algum sintoma, por exemplo: dor no peito, dor de cabeça, tontura, palpitações, zumbido no ouvido, dor na nuca, etc, anote sempre marcando o início e o fim do sintoma na coluna de “Sintomas”.
CUIDADOS APÓS A INSTALAÇÃO DO APARELHO GRAVADOR:
– Não mexa no gravador
– Não puxe os eletrodos nem os cabos
– Lave a parte superior tórax enquanto estiver com o aparelho
DURAÇÃO MÉDICA DO ECG AR: 18 a 24 horas
A mamografia digital é feita da mesma forma que a mamografia convencional do ponto de vista do paciente. Para realizá-la a mulher deverá posicionar uma mama de cada vez no aparelho e esperar alguns instantes.
O aparelho irá realizar uma pressão diretamente sobre a mama. Esta pressão é importante para garantir que o aparelho consiga visualizar todo o interior da mama, sendo mais eficaz no diagnóstico de lesões benignas ou até mesmo do câncer de mama.
Para facilitar a realização do exame a mulher deverá estar despida da cintura para cima e é recomendado não usar creme, talco ou desodorante na mama ou nas axilas para não interferir nos resultados da mamografia.
O resultado da Mamografia deve ser laudado por um médico radiologista experiente em mama e deve ser levado para o médico assistente para que este o avalie, chegue a um diagnóstico e então decida como proceder.
As principais vantagens da mamografia digital são: maior quantidade de informação por imagem, obtenção de imagem em tempo quase real (10 s após a exposição), manipulação da imagem, interpretação à distância do exame, diminuição da necessidade de repetir o exame, levando consequentemente a uma menor dose de exposição e menos desconforto para a paciente por nova compressão da mama. A desvantagem é o alto custo da aquisição e da manutenção do equipamento digital, além de mais caro.
A Monitorização Ambulatorial da Pressão Arterial (M.A.P.A.) é o exame que mede a pressão arterial a cada 20 minutos, durante 24 horas, para a obtenção do registro da pressão arterial durante a vigília e o sono.
Tem como objetivo analisar o comportamento da pressão arterial não somente durante a vigília e o sono, como também durante eventuais sintomas como tontura, dor no peito e desmaio. Além disso, possibilita a avaliação da eficácia do tratamento anti-hipertensivo.
O equipamento de Raios-X Digital possui um detector que converte os raios-X em luz transformando-a em sinal elétrico, que é amplificado, digitalizado, processado e enviado a um monitor de alta resolução. Permitindo a perfeita visualização da imagem radiológica, que pode ser aprimorada por novas técnicas de pós-processamento, o sistema digital apresenta vantagens em relação ao convencional pelos benefícios que trazem ao paciente, que pode ter o seu diagnóstico e tratamento com maior rapidez e eficiência. Além disso, a imagem digital pode ser transmitida eletronicamente de um local para outro, o que facilita a consulta remota por outro especialista.
A triagem auditiva neonatal é um programa de avaliação da audição em recém nascidos para diagnóstico precoce de perda auditiva.
Qualquer perda na capacidade auditiva, impede a criança de receber adequadamente as informações sonoras que são essenciais para o aprendizado da linguagem.
O teste da orelhinha deverá ser realizado à partir do nascimento, preferencialmente nos primeiros 3 meses de vida do bebê
A técnica mais utilizada para a triagem auditiva neonatal é o exame de Emissões Otoacústicas Evocadas – EOAs. A EOAs é um exame indolor, de rápida execução (com tempo médio de 5 minutos), feito com sono natural, a partir da colocação de um pequeno fone na parte externa do ouvido do bebê. O EOA consiste na produção de um estímulo sonoro e na captação do seu retorno (eco), sendo registrado no computador se as partes internas da orelha (cóclea) estão funcionando e emitido um gráfico com o resultado do exame.
O resultado é informado no final do exame. Um protocolo de avaliação junto com o laudo será enviado à mãe e ao médico solicitante. Quando houver suspeita de deficiência a partir da triagem auditiva, a criança será encaminhada para avaliação otológica e audiológica completas.
O teste do olhinho (ou o teste do reflexo vermelho) é um exame que deve ser realizado rotineiramente em bebês na primeira semana de vida, preferencialmente antes da alta da maternidade, e que pode detectar e prevenir diversas patologias oculares, assim como o agravamento dessas alterações, como uma cegueira irreversível.
Para alívio das mamães, o teste do olhinho é fácil, não dói, não precisa de colírio e é rápido (de dois a três minutos, apenas). Uma fonte de luz sai de um aparelho chamado oftalmoscópio, tipo uma “lanterninha”, onde é observado o reflexo que vem das pupilas. Quando a retina é atingida por essa luz, os olhos saudáveis refletem tons de vermelho, laranja ou amarelo,
Já quando há alguma alteração, não é possível observar o reflexo ou sua qualidade é ruim, esbranquiçada. A comparação dos reflexos dos dois olhos também fornece informações importantes, como diferenças de grau entre olhos ou o estrabismo.
O teste do olhinho previne e diagnostica doenças como a retinopatia da prematuridade, catarata congênita, glaucoma, retinoblastoma, infecções, traumas de parto e a cegueira. Segundo dados estatísticos, essas alterações atingem cerca de 3% dos bebês em todo o mundo.
Prematuros – Bebês prematuros devem obrigatoriamente realizar esse teste visual, de modo que afaste o risco da retinopatia da prematuridade, principal causa da cegueira infantil na América Latina.
O teste do olhinho pode ser realizado por um pediatra, mas se alguma alteração é identificada, o bebê deve ser encaminhado para o oftalmologista para a realização de exames mais específicos.
O teste de esforço (TE) ou teste ergométrico é o registro da atividade elétrica do coração durante o esforço físico. Além dos achados do eletrocardiograma durante o esforço, este teste permite avaliar também o comportamento da pressão arterial, os sintomas referidos pelo paciente e a sua aptidão física.
Em relação as doenças cardiovasculares, o TE é utilizado para o diagnóstico, avaliação do tratamento ou estimativa de complicações futuras (valor prognóstico).Na grande maioria dos casos, o TE é realizado com esteira rolante, no entanto, a bicicleta ergométrica também poderá ser utilizada.O TE pode ser parte integrante de outros exames, como a cintilografia de perfusão miocárdica, o ecocardiograma de estresse e a ergoespirometria (teste cardiopulmonar).
Orientações antes do exame
– O paciente deverá realizar uma refeição leve no mínimo duas horas antes do exame.Deverá comparecer ao local com uma roupa apropriada para a prática de exercício físico (short , moleton , tenis , etc.). Mulheres deverão usar sutiã.Nos homens, poderá ser necessária a raspagem dos pelos do tórax (tricotomia) para evitar interferências no traçado eletrocardiográfico.
– Os medicamentos de uso contínuo poderão ou não ser suspensos de acordo com a finalidade do exame, ou seja, se este é indicado para o diagnóstico ou para avaliação do tratamento.Em caso de dúvida, consulte o médico solicitante do exame.Caso seja necessária a suspensão dos medicamentos, o tempo desta suspensão poderá variar de 1 até 30 dias, dependendo do medicamento.O ideal é que o médico solicitante, e não a secretária do setor de exames, oriente o paciente neste aspecto.
Como é feito?
– O TE deverá ser realizado em um local apropriado para o exame, com a presença de um médico treinado, equipamento adequado e material de emergência, incluindo equipamento para desfibrilação elétrica em caso de parada cardiorrespiratória.
– O TE consiste em submeter o paciente a um esforço físico crescente, através da utilização de um ergômetro que poderá ser uma esteira (o equipamento mais comum) ou uma bicicleta ergométrica.Utilizam-se protocolos (programas que determinam a forma de acelerar e/ou inclinar a esteira), de acordo com as características clínicas do paciente e a finalidade do exame.
– Antes de iniciar o TE realiza-se um eletrocardiograma de repouso e a medida da pressão arterial. A medida que o paciente realiza o esforço físico, é obtido um registro eletrocardiográfico contínuo (gravado no computador), além de medições periódicas da pressão arterial por um auxiliar.
– Periodicamente será perguntado ao paciente a respeito de seus sintomas ao esforço, como cansaço (esse deverá ser quantificado), falta de ar, dor no peito, fadiga nas pernas, tonturas, sensação de desmaio, etc. Após o término do esforço, realiza-se na recuperação novos eletrocardiogramas e medidas adicionais da pressão arterial.
– Geralmente o objetivo do TE é fazer com que o paciente atinja pelo menos 85% da frequência cardíaca máxima (FCM).A FCM é obtida pela fórmula 220 – a idade do paciente.Por exemplo: um paciente de 40 anos terá uma FCM teórica de 180 (resultado de 220-40) batimentos por minuto (bpm). Durante o TE este paciente deverá atingir cerca de 153 bpm, ou seja , 85% de sua FCM (180 bpm).
– O exame ainda poderá ser interrompido pela presença de exaustão física, anormalidades graves do eletrocardiograma, aparecimento de angina do peito limitante, elevação excessiva da pressão arterial ou queda desta durante o esforço, ou ainda, por outras situações indicativas de risco associado ao esforço físico.
Indicações
– Diagnóstico de doença arterial coronariana (comprometimento das artérias do coração por placas de gordura ou ateromas), em pessoas com dor torácica ou não, desde que haja uma suspeita da doença.É importante salientar que o TE apresenta limitações para o diagnóstico desta doença, pois a sensibilidade (capacidade do TE em diagnosticar a doença) e a especificidade (correlação de um TE alterado com a presença real da doença) são inferiores a 70% e 80%, respectivamente.
Logo, existem casos de TE falso-positivos (há alteração durante o TE, mas não há uma doença real) e falso-negativos (o TE é normal, mas o paciente apresenta a doença).
– Avaliação do risco de complicações futuras em pessoas com doença arterial coronariana já conhecida.
– Após o infarto do miocárdio com o objetivo de avaliar a condição cardíaca do paciente para o retorno de suas atividades físicas.
– Em pessoas assintomáticas que sejam diabéticas, que desejem iniciar um exercício físico vigoroso, ou ainda, que tenham uma profissão que coloque outras pessoas em risco (exemplo: motoristas e pilotos de avião).
– Em pessoas assintomáticas que desejem realizar atividades físicas.
– Em pessoas assintomáticas que desejem realizar exercícios físicos e que tenham fatores de risco para a doença arterial coronariana (tabagismo, anormalidades do colesterol, histórico familiar, etc.).
– Avaliar a condição cardíaca de algumas pessoas com doenças das válvulas cardíacas.
– Avaliar a condição cardíaca de pacientes que serão submetidos ou que foram submetidos a uma angioplastia coronariana ou uma cirurgia de ponte de safena.
– Avaliar a condição cardíaca de pacientes com arritmias, distúrbios de condução elétrica do coração ou que tenham marcapasso artificial.
– Como parte integrante de outros exames como a cintilografia de perfusão miocárdica, ecocardiograma de estresse e ergoespirometria .
Riscos
Em geral, o TE é um exame muito seguro.Na população geral a ocorrência de complicações graves (exemplo : infarto do miocárdio ou arritmias cardíacas de difícil controle) é de cerca de 0,05%, ou seja , uma complicação para cada 2.000 exames.O risco de morte é ainda menor: uma em cada 10.000 exames (0,01%).
A Tomografia Computadorizada é um exame diagnóstico que produz imagens com grande clareza de qualquer parte do interior do corpo humano. É totalmente indolor e não apresenta nenhuma contra-indicação, qualquer paciente pode realizá-lo.
O paciente permanecerá deitado e imagens da região a ser estudada são captadas através de um arco que emitirá as imagens para um computador. A duração do exame é de apenas 15 minutos. O único desconforto será o de permanecer imóvel para que as imagens possam ser reproduzidas com qualidade. O técnico responsável poderá se comunicar com você durante toda a realização do exame.
Poderá haver a necessidade de se utilizar um meio de contraste a fim de aumentar a capacidade diagnóstica da região a ser analisada. O Contraste é uma substância líquida, segura que será injetada na veia durante a realização do exame. Em alguns casos, poderá ocorrer gosto metálico na boca e calorões, que passarão em alguns instantes. Os técnicos e os médicos estarão disponíveis para responder a quaisquer dúvidas sobre o procedimento.
No momento da marcação do seu exame você recebeu algumas orientações sobre o preparo antialérgico, que devem ser seguidas rigorosamente. O paciente precisa informar se possui qualquer tipo de doença ou alergia. Deve-se iniciar o preparo 2 dias antes do exame ser realizado. Será necessário tomar 1 comprimido de 12 em 12 horas até o dia do exame e no dia, 2 comprimidos 1 hora antes da realização do mesmo, fazendo jejum total de6 horas.
Geralmente não é necessário suspender nenhuma outra medicação. Porém, se o paciente for diabético e fizer uso de Glucoformin, será necessário parar por 6 dias (3 antes e 3 dias após o exame) com esta medicação para realizar a Tomografia Computadorizada com o uso do contraste.
O paciente possui um papel fundamental para o sucesso do exame. Quanto mais tranqüilo e confortável estiver, maior será a probabilidade do resultado ser bem sucedido. Recomenda-se fechar os olhos e pensar em algo agradável. Você deve permanecer imóvel e respeitar as solicitações feitas pelo Técnico responsável. Caso seja necessário, você poderá se comunicar com o Técnico durante a realização do exame.
A ultrassonografia constitui uma modalidade de exame de imagem sem a utilização da radiação, constituindo um exame inócuo para os pacientes e praticamente sem contraindicações.
A obtenção da imagem é realizada pela emissão de ondas sonoras de alta frequência que são refletidas ao atingir um tecido ou órgão estudado. Este fenômeno físico também é conhecido por “eco” e, por isso, é comum encontrarmos o termo ecografia como sinônimo de ultrassonografia.
A ultrassonografia pode ser empregada para o diagnóstico de diversas doenças em diferentes partes do corpo humano. Por ser um método rápido e seguro, é comumente utilizado no meio médico para fins preventivos, diagnósticos e como acompanhamento de tratamentos, sendo que a ultrassonografia obstétrica, a abdominal, a pélvica e a de mamas são as mais realizadas na prática médica.
Como os órgãos e tecidos refletem o som de forma diferente, por meio de um processamento dos ecos, é possível distinguir as diferentes estruturas do corpo que estão sendo analisadas. Uma das grandes vantagens da ultrassonografia é permitir a avaliação em tempo real de vários órgãos que aliado ao seu baixo custo operacional o torna um exame extremamente versátil na medicina.
O avanço tecnológico das últimas décadas possibilitou a criação de aparelhos que aumentaram em muito a área de atuação dessa modalidade, sendo que nos dias atuais é possível analisar desde cérebros de recém-nascidos a diferentes articulações do sistema osteoarticular, além de poder auxiliar em exames intraoperatórios.
Outra importante área de atuação da ultrassonografia compreende os procedimentos intervencionistas como punções, biópsias e drenagens onde a agulha é guiada com precisão até a região alvo. Por ser um método dinâmico que fornece imagens em tempo real, é possível realizar estes procedimentos minimamente invasivos com precisão e segurança, evitando que órgãos vizinhos ao alvo sejam lesados.
A Urografia Excretora possibilita a avaliação do tamanho, eixo, contorno e simetria funcional dos rins. O comprimento do rim depende da idade, sexo e constituição física do paciente, mas geralmente equivale à altura de três ou quatro corpos vertebrais. Rins parcialmente duplicados ou únicos são maiores.
O eixo renal, uma linha imaginária que passa pelos pólos superior e inferior do rim, tem geralmente ângulo de cerca de 15 graus lateralmente em direção caudal. A orientação diferente do eixo renal pode ocorrer em conseqüência de anormalidade congênita ou adquirida.
Os contornos renais devem ser totalmente visíveis e regulares. As lobulações geralmente são variações normais. Os rins devem funcionar pronta e simultaneamente; o retardo relativo no funcionamento pode sugerir perfusão deficiente ou obstrução.
Os sistemas coletores intra-renais devem mostrar enchimento simétrico das papilas, sem distensões ou defeitos de enchimento, portanto, o objetivo de uma Urografia Excretora é visualizar a porção coletora do sistema urinário e avaliar a capacidade funcional dos rins.
INDICAÇÕES CLÍNICAS:
As principais indicações clínicas da urografia excretora incluem:
1- massa abdominal ou pélvica
2- cálculos renais ou ureterais
3- traumatismo renal
4- dor no flanco
5- hematúria ou sangue na urina
6- hipertensão
7- insuficiência renal
8- infecções do trato urinário
PREPARO DO PACIENTE:
– Jejum absoluto de 8 a 10 hs antes do exame
– Realizar limpeza intestinal por via oral (laxante) e por via retal (fleet-enema)
Exame do nariz, da faringe e da laringe. É realizado com aparelhos rígidos ou flexíveis com excelente definição de imagem, sendo geralmente gravados em DVD. É um exame importante nos pacientes com problemas da deglutição, ronco e apnéia do sono, alterações da voz e naqueles pacientes muito sensíveis à endoscopia realizada pela boca, além de outros. Nas crianças, permite visualizar os adenóides e a laringe. Este exame não causa dor e o desconforto é pequeno. Pode ser realizado em todas as idades, necessitando de poucos minutos. Não é necessário nenhum preparo especial.
O tratamento videoartroscópico está indicado em lesões meniscais, condrais, retirada de corpos livres, auxiliando nas reconstruções ligamentares do cruzado anterior e posterior , e nas fraturas do tipo afundamento isolado do planalto tibial.
Consiste na introdução de uma ótica de 4,5 mm de espessura por 20 cm de comprimento, acoplado a uma camera que leva a imagem até um monitor de televisão, ampliando a imagem diversas vezes, sendo possivel tratar pequenas lesões. Através de outro orifício ou portal, no joelho, introduzimos algumas pinças ou basket para recortar pedaços de meniscos lesionados. Por este mesmo portal se utiliza o shaver, que é uma ponteira aberta na ponta, ligada a um aspirador e regulariza as lesões.
Também são utilizadas ponteiras de radiofrequência.
Procedimento rápido (média de 30 minutos), de baixo risco de complicações e excelentes resultados.
Colonoscopia é o exame do reto, colon ( intestino grosso) e por vezes o final do intestino delgado chamado íleo distal com um tubo fino e flexível (colonoscópio) que transmite imagens coloridas para um monitor permitindo ao médico avaliar esses órgãos.
É um exame seguro, eficaz e com boa tolerância. Você deitará em uma maca apropriada e receberá medicações sedativas administradas por um médico anestesista. Após adormecer, o endoscópio será suavemente introduzido pelo ânus para examinar a mucosa intestinal.
Trata-se de procedimento importante na prevenção do câncer do intestino pois detecta lesões pré-cancerosas.
Durante a colonoscopia poderão ser colhidos pequenos fragmentos de tecidos – biópsias, que são indolores. Poderão ser realizados tratamentos como retirada de pólipos, tratamentos de lesões que causam sangramento, dilatações de estenoses, etc.
Após o exame, você permanecerá no repouso para se recuperar da sedação.
Você deve vir acompanhado para retornar para casa em segurança. Não poderá dirigir devido ao uso de sedativos.
Para um exame adequado é fundamental a ingestão de medicamentos para a limpeza do intestino grosso que permite uma eficaz análise de toda a mucosa. Portanto siga cuidadosamente as orientações do preparo.
PRINCIPAIS INDICAÇÕES:
– Sangramento retal
– Anemia por deficiência de ferro
– Alteração do habito intestinal
– Dor abdominal, perda de peso, diverticulite recente
– História familiar de pólipo ou câncer de cólon
– História pessoal de pólipos ou câncer de cólon, câncer de endométrio ou câncer de ovário
INSTRUÇÕES ESPECIAIS:
– Se fizer uso de medicações que alterem a coagulação e/ou função plaquetária comunique ao médico pois devem ser suspensos 5/7 dias antes do exame. ( Ex: AAS, Ticlid, Clexane, Marevan, Coumadin,…).
– Trazer a lista de medicamentos que faz uso. Se for diabético, não usar insulina na manhã do exame.
– Avise se tiver alergias à medicamentos.
– Se tiver válvulas cardíacas artificiais ou história prévia de endocardite, seu médico poderá prescrever antibióticos antes do exame de endoscopia.
– Se possuir exames anteriores, trazê-los no dia do exame.
– Vir com acompanhante para retornar em segurança para a casa. Não poderá dirigir pelo uso de sedativos.
A videolaparoscopia consiste em uma moderna técnica cirúrgica, que permite a abordagem da cavidade abdominal para a realização de diversos procedimentos, sem a necessidade de realizar grandes incisões cirúrgicas. Dessa forma, permite ao paciente menor tempo de recuperação, menos dor no período pós-operatório, menor risco de infecção, melhor resultado estético e retorno mais breve às atividades cotidianas.
Para a realização da videolaparoscopia, é necessário internação hospitalar, após criteriosa avaliação clínica e anestésica, seguindo a mesma rotina de cuidados pré-operatórios da cirurgia convencional. Sob anestesia geral, inicia-se o procedimento com a instalação do pneumoperitônio. Esta etapa consiste na insuflação da cavidade abdominal com gás carbônico (CO2), seguido pelas punções da parede abdominal e posicionamento dos trocartes. Através destes dispositivos, o cirurgião introduz diversos tipos de instrumentais cirúrgicos específicos, realizando cirurgias com visão indireta em monitores digitais de alta definição.
Existem diversas indicações para a realização da videolaparoscopia. Esta técnica pode ser usada para fins diagnósticos ou terapêuticos. Com a evolução tecnológica e crescente desenvolvimento de habilidades cirúrgicas em videolaparoscopia, atualmente as indicações consagradas em ginecologia vão desde a investigação de dor pélvica crônica, até o tratamento complexo de endometriose pélvica e abdominal.
Alguns dos procedimentos rotineiramente realizados pela técnica videolaparoscópica são exerese de lesões ovarianas com preservação do parênquima ovariano sadio, tratamento de hidrossalpinge, lise de aderências, ooforectomia, salpingectomia, tratamento de gestação ectópica, laqueadura tubária, histerectomia total videolaparoscópica, miomectomia laparoscópica e tratamento cirúrgico de distopias genitais.
O QUE E:
A elastografia hepática é um exame indicado para diagnosticar uma série de doenças que acometem o fígado. A sua principal função é detectar a fibrose hepática, condição caracterizada por danos e incapacidade de regeneração desse órgão e gerada por doenças como hepatites, cirrose e excesso de gordura.
A grande vantagem é que, diferentemente da biópsia, esse tipo de exame é rápido, prático e indolor, não envolvendo perfurações ou cortes no corpo. E o diagnóstico já é reconhecido como um dos mais precisos e seguros na prevenção e avaliação desse tipo de doença.
COMO FUNCIONA:
O método é similar ao de uma ultrassonografia comum, em que o paciente deita sob a maca e o profissional responsável desliza a sonda sob o abdômen com a ajuda de um gel, gerando imagens na tela do aparelho em tempo real. A partir delas, é possível diagnosticar e avaliar a progressão de possíveis doenças no fígado.
A avaliação é baseada na velocidade com que as ondas são propagadas dentro do organismo e o diagnóstico é reconhecido por sua alta precisão, sendo um dos exames mais avançados da área.
PRINCIPAIS INDICAÇÕES DO EXAME:
A elastografia hepática é indicada, principalmente, para doenças como as hepatites B e C, caracterizadas por inflamações no fígado que se desenvolvem de forma silenciosa e que, em níveis avançados, podem causar cirrose. A vantagem do exame em casos de hepatite crônica é a equivalência dos resultados com a biópsia, mas de forma menos invasiva. Essa opção, chamada de elastografia Shear-Wave, pode ser repetida quantas vezes for necessário, permitindo que o paciente acompanhe a evolução das doenças e os resultados do tratamento.
O método também é eficaz no diagnóstico de outras doenças nesse órgão, como a esteatose, popularmente conhecida como gordura no fígado, e acompanhamento de doenças que causam fibrose no fígado.
Este Exame é realizado no Hospital das Clinicas Primavera
pelo Dr. José Alfredo Bersch.
NOSSOS NÚMEROS
| MÉDICOS | 17 |
| ENFERMEIRAS | 25 |
| FUNCIONÁRIOS | 43 |
| NÚMERO DE LEITOS | 27 |
| ATENDIMENTOS ANUAIS | 27,387 |
HORÁRIO DAS VISITAS
| Enfermaria | 13:00 – 14:00 |
| Apartamentos | 7:00 – 22:00 |
(66) 3498 1055
NOSSOS OUTROS SERVIÇOS
Conheça mais sobre os setores e os serviços disponíveis no HCP
Centro Cirúrgico
CENTRO CIRÚRGICO O Centro Cirúrgico é uma unidade [...]
Consultórios Médicos
CONSULTÓRIOS MÉDICOS Reunimos no nosso corpo clínico profissionais [...]
Pronto Atendimento 24 Horas
Pronto Atendimento 24 Horas Casos de urgência e emergência [...]
HCP Pediatria
HCP Pediatria Para atender aos nossos jovens pacientes, o [...]
Laboratório de Análises Clínicas
Laboratório de Análises Clínicas O Laboratório Bioanálise tem [...]